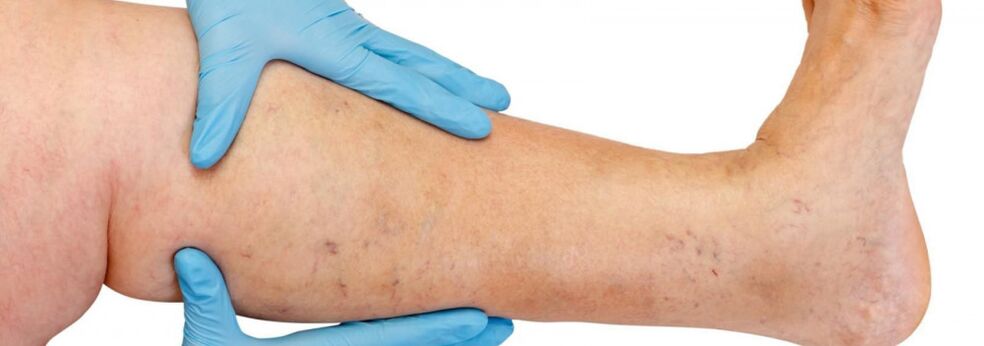
A estrutura anatómica do sistema venoso das extremidades inferiores caracterízase por unha gran variabilidade. Ao avaliar os datos do exame instrumental e escoller o método correcto de tratamento, o coñecemento das características individuais da estrutura do sistema venoso xoga un papel importante.
As veas das extremidades inferiores divídense en veas superficiais e profundas. O sistema venoso superficial das extremidades inferiores comeza nos plexos venosos dos dedos dos pés e forma a rede venosa do dorso do pé e o arco cutáneo do dorso do pé. Del orixínanse as veas marxinais medial e lateral e se funden na vea safena grande e na safena menor. A gran safena é a vea máis longa do corpo, contén de 5 a 10 pares de válvulas e o seu diámetro normal é de 3-5 mm. Xorde no terzo inferior da perna por diante do epicóndilo medial e orixínase no tecido subcutáneo da perna e da coxa. Na zona da ingle, a gran safena desemboca na vea femoral. Ás veces, a gran vea safena da coxa e da perna pode estar representada por dous ou ata tres troncos. A pequena vea safena comeza no terzo inferior da perna ao longo da súa superficie lateral. No 25% dos casos desemboca na vea poplítea na zona poplítea. Noutros casos, a vea safena pequena pode sobresaír máis aló da fosa poplítea e fluír cara á vea femoral, á gran safena ou á vea femoral profunda.
As veas profundas do dorso do pé comezan coas veas metatarsianas dorsais do pé, que desembocan no arco venoso dorsal do pé, desde onde o sangue flúe cara ás veas tibiais anteriores. Ao nivel do terzo superior da perna, a vea tibial anterior e a vea tibial posterior únense para formar a vea poplítea, que se atopa lateral e lixeiramente por detrás da arteria do mesmo nome. Na zona poplítea, a pequena vea safena e as veas da articulación do xeonllo flúen cara á vea poplítea. A vea femoral profunda adoita desembocar na vea femoral 6-8 cm por debaixo do pregamento inguinal. Por riba do ligamento inguinal, este vaso recibe a vea epigástrica, a vea profunda que rodea o ilion, e únese coa vea ilíaca externa, que se funde coa vea ilíaca interna na articulación sacroilíaca. A vea ilíaca común emparellada comeza despois da confluencia das veas ilíacas externa e interna. As veas ilíacas comúns dereita e esquerda únense para formar a vea cava inferior. É un gran vaso sen válvulas, de 19-20 cm de longo e 0,2-0,4 cm de diámetro. A vea cava inferior ten ramas parietais e viscerais polas que flúe o sangue das extremidades inferiores, do tronco inferior, dos órganos abdominais e da pelve pequena.
As veas perforantes (comunicantes) conectan as veas profundas coas superficiais. A maioría deles teñen válvulas suprafasciais polas que o sangue flúe das veas superficiais cara ás profundas. Hai veas perforantes directas e indirectas. Os directos conectan directamente a rede venosa profunda e superficial, os indirectos conéctanse indirectamente, é dicir, primeiro ábrense na vea muscular, que logo desemboca na vea profunda.
A gran maioría das veas perforantes proceden de afluentes máis que do tronco da gran safena. No 90% dos pacientes hai insuficiencia das veas perforantes da superficie medial do terzo inferior da perna. Na parte inferior da perna obsérvase con máis frecuencia a insuficiencia da vea perforadora de Cockett, que conecta a rama posterior da gran safena (vea de Leonardo) coas veas profundas. No terzo medio e inferior da coxa adoitan haber 2-4 veas perforantes permanentes (Dodd, Gunter), que conectan directamente o tronco da gran safena coa vea femoral. Na transformación das veas varicosas da vea safena pequena, obsérvase con máis frecuencia veas de conexión insuficientes no terzo medio e inferior da perna e na zona do maléolo lateral.
Curso clínico da enfermidade
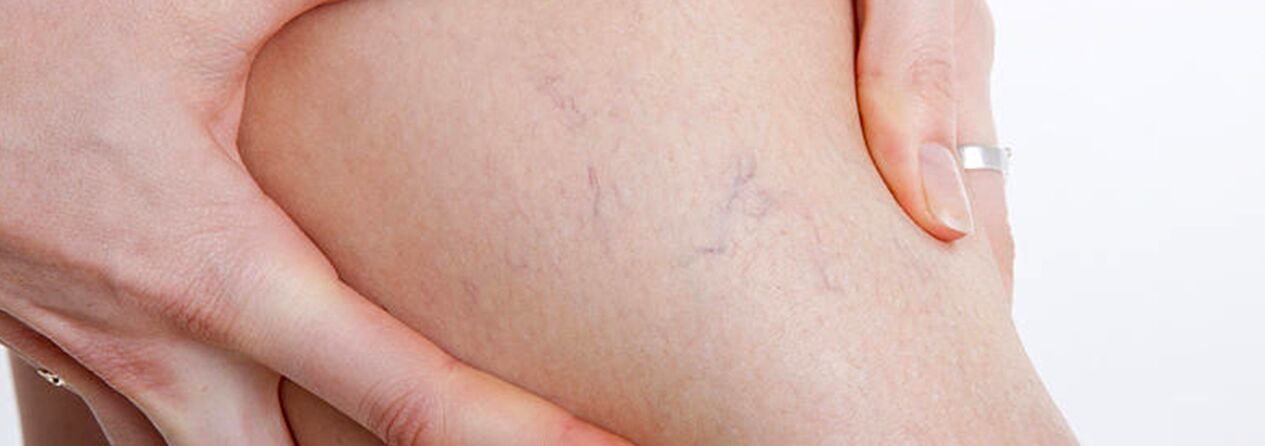
As varices adoitan aparecer no sistema da gran safena, máis raramente no da pequena safena, e comezan nos afluentes do tronco venoso nas patas. O curso natural da enfermidade nas fases iniciais é bastante favorable; Durante os primeiros 10 anos ou máis, os pacientes non poden ser molestados por outra cousa que non sexa un defecto estético. Se non se proporciona un tratamento oportuno, as queixas de pesadez, fatiga nas pernas e o seu inchazo aparecen posteriormente despois da actividade física (camiñada longa, de pé) ou pola tarde, especialmente na estación quente. A maioría dos pacientes quéixanse de dor nas pernas, pero ao cuestionar máis de cerca, pódese determinar que esta é precisamente unha sensación de plenitude, pesadez e plenitude nas pernas. Mesmo cun descanso curto e unha posición elevada do membro, a gravidade das sensacións diminúe. Son estes síntomas os que caracterizan a insuficiencia venosa nesta fase da enfermidade. Cando se trata de dor, hai que excluír outras causas (insuficiencia arterial das extremidades inferiores, trombose venosa aguda, dor articular, etc.). A progresión posterior da enfermidade, ademais dun aumento no número e tamaño das veas dilatadas, leva á aparición de trastornos tróficos, moitas veces debido á adición de veas perforantes insuficientes e á aparición de insuficiencia valvular das veas profundas.
Con insuficiencia das veas perforantes, os trastornos tróficos limítanse a todas as superficies da perna (lateral, medial, posterior). Os trastornos tróficos maniféstanse na fase inicial por hiperpigmentación local da pel, despois prodúcese o engrosamento (endurecemento) do tecido graxo subcutáneo ata que se desenvolve a celulite. Este proceso remata coa formación dun defecto ulcerativo-necrótico, que pode alcanzar un diámetro de 10 cm ou máis e estendese profundamente na fascia. O lugar típico de aparición das úlceras tróficas venosas é a área do nocello medial, non obstante, a localización das úlceras na parte inferior da perna pode ser diferente e variada. Na fase de trastornos tróficos, hai comezón e ardor intensos na zona afectada; Algúns pacientes desenvolven eczema microbiano. A dor na zona da úlcera pode non ser pronunciada, aínda que nalgúns casos é intensa. Nesta fase da enfermidade, hai unha sensación constante de pesadez e inchazo na perna.
Diagnóstico de varices
É especialmente difícil diagnosticar a fase preclínica das varices, xa que tal paciente pode non ter varices nas pernas.
Nestes pacientes, o diagnóstico de varices das pernas é incorrectamente rexeitado, a pesar da presenza de síntomas de varices, evidencia de que o paciente ten parentes que padecen esta enfermidade (predisposición hereditaria) e datos de ultrasóns sobre os primeiros cambios patolóxicos no sistema venoso.
Todo isto pode levar a falta de prazos para o inicio óptimo do tratamento, a formación de cambios irreversibles na parede venosa e o desenvolvemento de complicacións moi graves e perigosas das varices. Só cando a enfermidade se recoñece nun estadio preclínico precoz é posible evitar cambios patolóxicos no sistema venoso das pernas a través de efectos terapéuticos mínimos sobre as varices.
Evitar varios erros de diagnóstico e establecer un diagnóstico correcto só é posible despois dun exame exhaustivo do paciente por parte dun especialista experimentado, a interpretación correcta de todas as súas queixas, a análise detallada da historia da enfermidade e a maior información posible sobre o estado do sistema venoso das pernas utilizando o equipo máis moderno (métodos de diagnóstico instrumental).
Ás veces realízase unha exploración dúplex para determinar a localización exacta das veas perforantes e identificar o refluxo venovenoso mediante un código de cores. En caso de insuficiencia valvular, as súas válvulas xa non se pechan completamente durante a manobra de Valsava ou as probas de compresión. A insuficiencia valvular leva á aparición de refluxo venovenoso, alto, a través da unión safenofemoral incompetente e baixo, a través das veas perforantes incompetentes da perna. Con este método é posible rexistrar o refluxo de sangue a través dos folíolos prolapsados dunha válvula insuficiente. É por iso que o diagnóstico é de varias etapas ou de varias etapas. Normalmente, o diagnóstico realízase despois do diagnóstico por ecografía e un exame por un flebólogo. Non obstante, en casos especialmente difíciles, o exame debe realizarse por etapas.
- En primeiro lugar, un cirurxián flebológico realiza un exame e interrogatorio exhaustivos;
- se é necesario, o paciente é enviado para outros métodos de investigación instrumental (angioscanning dúplex, fleboscintigrafía, linfoscintigrafía);
- Os pacientes con enfermidades concomitantes (osteocondrose, eczema varicoso, insuficiencia linfovenosa) reciben consellos de principais especialistas sobre estas enfermidades ou métodos de investigación adicionais;
- Todos os pacientes que requiran cirurxía son consultados inicialmente polo cirurxián operador e, se é necesario, por un anestesiólogo.
Tratamento
O tratamento conservador está indicado principalmente en pacientes que teñen contraindicacións para o tratamento cirúrxico: debido ao seu estado xeral, en casos de lixeira dilatación das veas, que causa só molestias estéticas, ou cando se rexeita a intervención cirúrxica. O obxectivo do tratamento conservador é previr o desenvolvemento da enfermidade. Nestes casos, débese recomendar aos pacientes vendar a superficie afectada cunha venda elástica ou usar medias elásticas, colocar periodicamente as pernas en posición horizontal e realizar exercicios especiais para o pé e a parte inferior da perna (flexión e extensión nas articulacións do nocello e dos xeonllos) para activar a bomba muscular-venosa. A compresión elástica acelera e mellora o fluxo sanguíneo nas veas profundas da coxa, reducindoa cantidade de sangue nas veas safenas, evita a formación de edema, mellora a microcirculación e axuda a normalizar os procesos metabólicos nos tecidos. A vendaxe debe comezar pola mañá antes de levantarse. A venda aplícase cun lixeiro tirón desde os dedos dos pés ata a coxa, co apoio obrigatorio do talón e do nocello. Cada rolda de vendaxe posterior debe superpoñerse á anterior á metade. Recoméndase usar roupa de punto médica certificada con selección individual do grao de compresión (de 1 a 4). Os pacientes deben usar zapatos cómodos de sola dura e tacóns baixos, evitar permanecer de pé prolongado, traballo físico pesado e traballar en zonas quentes e húmidas. Se a natureza da actividade laboral require que o paciente estea sentado durante moito tempo, as pernas deben colocarse nunha posición elevada colocando un soporte especial baixo os pés á altura necesaria. Recoméndase camiñar un pouco cada 1-1,5 horas ou estar de pé 10-15 veces. As contraccións resultantes dos músculos da pantorrilla melloran a circulación sanguínea e aumentan a drenaxe venosa. Mentres dormes, as pernas deben colocarse nunha posición elevada.
Recoméndase aos pacientes limitar a inxestión de auga e sal, normalizar o peso corporal e tomar regularmente diuréticos e medicamentos para mellorar o ton venoso. Dependendo das indicacións, prescríbense medicamentos que melloran a microcirculación nos tecidos. Recoméndase o uso de antiinflamatorios non esteroides para o tratamento.
A fisioterapia xoga un papel importante na prevención das varices. Para formas sen complicacións, os tratamentos de auga son útiles, especialmente natación, baños de pés quentes (non superiores a 35 °) cunha solución salina ao 5-10%.
Escleroterapia por compresión
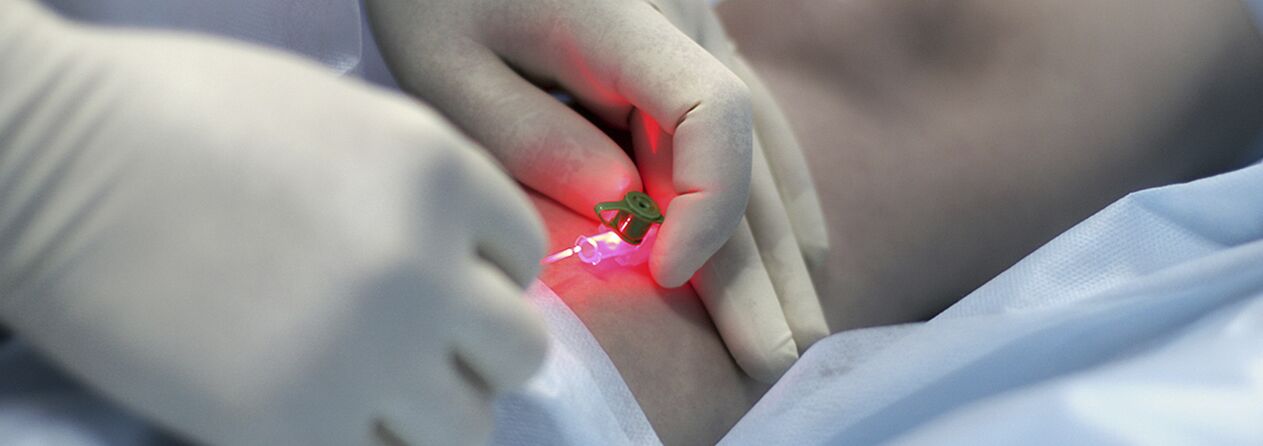
As indicacións para a terapia de inxección (escleroterapia) para as varices aínda están en debate. O método consiste en introducir un axente esclerosante na vea dilatada, comprimilo aínda máis, borralo e borralo. As drogas modernas usadas para estes fins son bastante seguras, é dicir, h. non provocar necrose da pel nin do tecido subcutáneo cando se administra por vía extravascular. Algúns especialistas usan a escleroterapia para case todas as formas de varices, outros rexeitan o método por completo. Probablemente, a verdade está nalgún lugar no medio, e para as mulleres novas nos estadios iniciais da enfermidade ten sentido usar o método de inxección de tratamento. Só ten que ser advertido sobre a posibilidade de recaída (maior que cunha intervención cirúrxica), a necesidade de usar constantemente unha venda de compresión fixa durante un longo período de tempo (ata 3-6 semanas) e a probabilidade de que sexan necesarias varias sesións para a esclerose completa das veas.
O grupo de pacientes con varices debe incluír pacientes con telangiectasia ("araña vascular") e expansión da rede das pequenas veas safenas, xa que as causas do desenvolvemento destas enfermidades son idénticas. Neste caso, o tratamento é posible ademais da escleroterapia coagulación láser percutánea, pero só despois de excluír danos nas veas profundas e perforantes.
Coagulación láser percutánea (PLC)
Trátase dun método baseado no principio da fotocoagulación selectiva (fototermólise) e baséase na absorción diferencial da enerxía do láser por parte de diferentes substancias do organismo. Unha característica especial do proceso é a natureza sen contacto desta tecnoloxía. A cabeza de enfoque concentra a enerxía nun vaso sanguíneo da pel. A hemoglobina do vaso absorbe selectivamente raios láser dunha lonxitude de onda específica. Baixo a influencia dun láser, o endotelio da luz do vaso destrúese, o que fai que as paredes vasculares se peguen.
A eficacia do PLK depende directamente da profundidade de penetración da radiación láser: canto máis profundo sexa o vaso, máis longa debe ser a lonxitude de onda, polo que PLK ten indicacións bastante limitadas. A microescleroterapia é máis eficaz para vasos cun diámetro superior a 1,0-1,5 mm. Dada a distribución extensa e ramificada das veas nas patas e o diámetro variable dos vasos, actualmente está a utilizarse activamente un método combinado de tratamento: no primeiro paso, lévase a cabo a escleroterapia de veas cun diámetro superior a 0,5 mm, despois elimínanse as "estrelas" restantes de menor diámetro mediante un láser.
O procedemento é practicamente indolor e seguro (non se usan refrixeración da pel nin anestésicos), xa que a luz do dispositivo pertence á parte visible do espectro e a lonxitude de onda da luz está deseñada para que a auga do tecido non ferva e o paciente non sufra queimaduras. Para pacientes con alta sensibilidade á dor, recoméndase usar previamente unha crema con efecto anestésico local. O eritema e o inchazo resólvense en 1-2 días. Despois do tratamento, algúns pacientes poden experimentar un escurecemento ou claridade da zona tratada da pel durante aproximadamente dúas semanas, que despois desaparece. Nas persoas con pel clara, os cambios son apenas perceptibles, pero en pacientes con pel escura ou bronceado forte, o risco de tal pigmentación temporal é bastante alto.
O número de procedementos depende da complexidade do caso: os vasos sanguíneos están a diferentes profundidades, as lesións poden ser menores ou ocupar unha superficie de pel bastante grande, pero normalmente non se requiren máis de catro sesións de terapia con láser (5-10 minutos cada unha). O máximo resultado en tan pouco tempo conséguese debido á única forma "cadrada" do pulso luminoso do dispositivo; Aumenta a súa eficacia en comparación con outros dispositivos e tamén reduce a posibilidade de efectos secundarios despois do procedemento.
Tratamento cirúrxico
A cirurxía é o único método de tratamento radical para pacientes con varices das extremidades inferiores. O obxectivo da operación é eliminar mecanismos patoxenéticos (refluxo veno-venoso). Isto conséguese eliminando os troncos principais das veas safenas grandes e pequenas e ligando as veas de conexión insuficientes.
O tratamento cirúrxico das varices ten unha historia de cen anos. No pasado, e moitos cirurxiáns aínda o fan hoxe en día, facíanse grandes incisións ao longo das varices e facíase anestesia xeral ou espinal. Os rastros despois desta "mini-flebectomía" seguen sendo un recordo de por vida da operación. As primeiras operacións de veas (despois de Schade, despois de Madelung) foron tan traumáticas que o dano das mesmas superou o dano das varices.
En 1908, o cirurxián estadounidense Babcock desenvolveu un método para debuxar veas subcutáneas mediante unha sonda metálica ríxida cunha oliva. Este método cirúrxico para a eliminación de varices aínda se usa nunha forma mellorada en moitos hospitais públicos hoxe. As varices son eliminadas a través de incisións separadas, como suxeriu o cirurxián Narat. Polo tanto, a flebectomía clásica chámase método Babcock-Narat. A flebectomía Babcock-Narat ten desvantaxes: grandes cicatrices despois da cirurxía e sensibilidade da pel deteriorada. A capacidade de traballo é limitada durante 2-4 semanas, o que dificulta que os pacientes accedan ao tratamento cirúrxico das varices.
Os flebólogos desenvolveron unha tecnoloxía única para tratar as varices nun día. Tamén se operan casos complexos tecnoloxía combinada. Os principais troncos das varices elimínanse mediante un decapado por inversión, o que require unha intervención mínima mediante pequenas incisións (de 2 a 7 mm) na pel, sen deixar practicamente cicatrices. O uso dunha técnica mínimamente invasiva require un mínimo trauma tisular. O resultado desta operación é a eliminación de varices cun excelente resultado estético. O tratamento cirúrxico combinado realízase baixo anestesia total intravenosa ou espinal, cunha estancia hospitalaria máxima de ata 1 día.
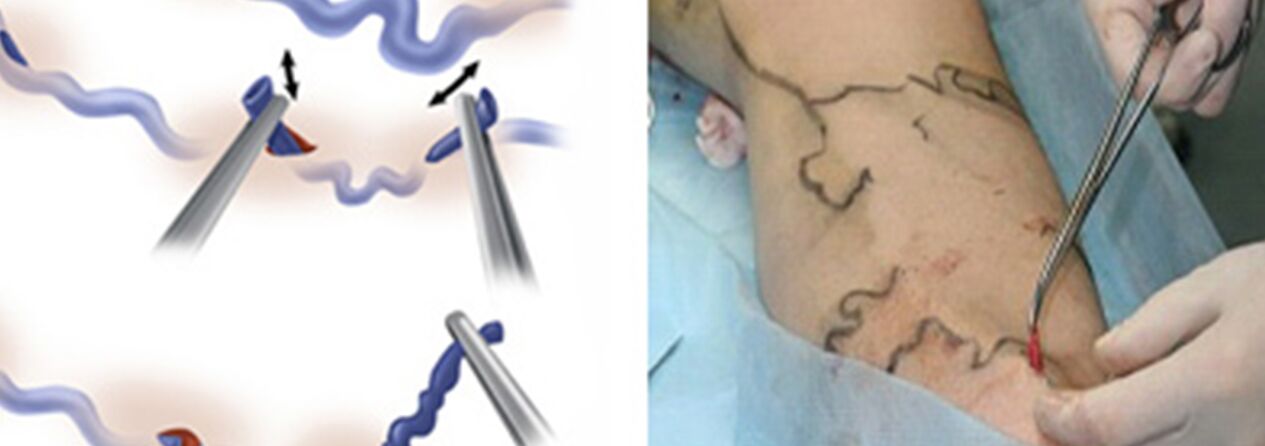
O tratamento cirúrxico inclúe:
- Crossectomía: cruce do punto onde o tronco da gran vea safena desemboca no sistema venoso profundo;
- O decapado implica a eliminación dun fragmento dunha vea varicosa. Só se elimina a varice e non o conxunto (como ocorre coa variante clásica).
En realidade Miniflebectomía substituíu a técnica de Narat para eliminar as varices das principais veas. Anteriormente, facíanse incisións cutáneas de 1-2 a 5-6 cm ao longo do curso das varices, a través das cales se illaban e eliminaban as veas. O desexo de mellorar o resultado estético do procedemento e poder eliminar as veas non a través de incisións tradicionais, senón a través de mini-incisións (puncións), obrigou aos médicos a desenvolver instrumentos que lles permitan facer case o mesmo cun mínimo defecto da pel. Isto deu lugar a conxuntos de "ganchos" para flebectomía de varios tamaños e configuracións, así como espátulas especiais. E en lugar dun bisturí normal, utilizáronse bisturís cunha folla moi estreita ou agullas cun diámetro bastante grande para perforar a pel (por exemplo, unha agulla para tomar sangue venoso para análise cun diámetro de 18 G). O ideal é que o lugar de punción con tal agulla sexa practicamente invisible despois dun tempo.
Algunhas formas de varices son tratadas de forma ambulatoria baixo anestesia local. O mínimo trauma durante a miniflebectomía e o baixo risco do procedemento permiten realizar esta operación nunha clínica de día. Despois dunha observación mínima na clínica despois da operación, o paciente pode ser enviado a casa de forma independente. No período postoperatorio, mantense un estilo de vida activo e foméntase a camiñada activa. A incapacidade laboral temporal non adoita durar máis de 7 días, transcorridos os cales é posible iniciar o traballo.
Cando se usa unha microflebectomía?
- Se o diámetro dos troncos varicosos da vea safena grande ou pequena é superior a 10 mm;
- Despois da tromboflebite dos principais troncos subcutáneos;
- Despois da recanalización dos troncos despois doutros tipos de tratamento (EVLT, escleroterapia);
- Eliminación de varices individuais moi grandes.
Pode ser unha operación independente ou parte dun tratamento combinado de varices, combinado co tratamento con láser de veas e escleroterapia. As tácticas de uso determínanse individualmente, sempre tendo en conta os resultados do exame ecográfico dúplex do sistema venoso do paciente. A microflebetomía úsase para eliminar veas en varios lugares que cambiaron por varios motivos, incluíndo o rostro. O profesor Varadi de Frankfurt desenvolveu os seus instrumentos prácticos e formulou os postulados básicos da microflebectomía moderna. O método de flebectomía Varadi proporciona excelentes resultados estéticos sen dor nin hospitalización. Este é un traballo moi laborioso, case decorativo.
Despois da cirurxía de veas
O período postoperatorio despois da flebectomía "clásica" habitual é moi doloroso. Ás veces, os hematomas grandes causan preocupación e prodúcese inchazo. A cicatrización das feridas depende da técnica cirúrxica do flebólogo; ás veces hai unha fuga de linfa e, a longo prazo, a formación de cicatrices notables; Unha perda de sensibilidade na zona do talón adoita permanecer despois dunha gran flebectomía.
Pola contra, as feridas posteriores a unha miniflebectomía non requiren puntos de sutura porque son só puncións, non hai dor e na práctica non se observou dano nos nervios cutáneos. Non obstante, tales resultados da flebectomía só son alcanzados por flebólogos moi experimentados.
























